Plasma iperimmune e test sierologici, ecco cosa c’è da sapere
Sono giornate delicate, è evidente. Stampa e opinione pubblica stanno dedicando grande spazio al tema delle sperimentazioni in corso con il plasma iperimmune per curare il Coronavirus.
Spazio che, soprattutto attraverso i social network, spesso provoca la diffusione di commenti e imprecisioni sui quali è opportuno fornire spiegazioni più chiare. Anche da parte di AVIS Nazionale che, fin dall’inizio, sta seguendo con estrema attenzione questa fase dell’emergenza, pronta a dare il proprio sostegno in quanto realtà che riunisce al proprio interno oltre un milione e trecentomila volontari.
Per contribuire a fare maggiore chiarezza sulla sperimentazione che sempre più centri ospedalieri stanno avviando, ecco alcune risposte che vogliamo fornire alle domande che, più di altre, si stanno susseguendo e che, ci auguriamo, possano servire a spiegare nella maniera più chiara e semplice possibile cosa sta succedendo e cosa si sta facendo per uscire da questa emergenza.
Cos’è il plasma iperimmune e chi lo può donare?
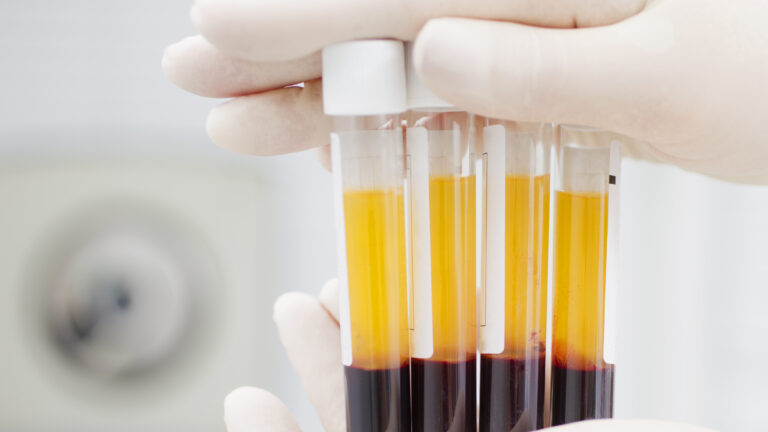
Il plasma iperimmune è il plasma dei pazienti che sono guariti dal Covid-19. Si chiama così per via degli anticorpi sviluppati durante il periodo di contagio del virus. Possono donarlo solo coloro che hanno un alto “titolo anticorpale”, cioè un livello elevato di anticorpi specifici utili a debellare il Coronavirus.
Chi decide di avviare la sperimentazione?
La sperimentazione con il plasma iperimmune viene avviata sulla base di protocolli decisi dalle singole Regioni. Sono i centri ospedalieri a stabilire se un paziente guarito dal Covid-19 ha i requisiti necessari per poter donare il proprio plasma.
Che ruolo ha AVIS nella sperimentazione?
Avis non decide chi può o chi deve donare il plasma. L’associazione può fare da supporto informativo o da filtro nel raccogliere le richieste e le domande dei potenziali donatori. L’organizzazione e la gestione dei donatori di plasma iperimmune sono gestite dai centri ospedalieri abilitati alla sperimentazione. Fin dall’inizio stiamo lavorando fianco al fianco con la comunità scientifica e con il CNS, valutando sperimentazioni ed efficacia, ma seguendo le disposizioni del ministero della Salute e del Consiglio superiore di sanità. Peraltro non tutti i pazienti guariti e gli individui che abbiano avuto contatti con il virus sviluppano gli anticorpi in egual misura ed efficacia e questo comporta una selezione particolarmente accurata dei donatori.
Perché AVIS invita alla cautela?
L’utilizzo del plasma per il trattamento delle persone affette da Covid-19 sta dando risultati molto incoraggianti in pazienti con condizioni estremamente critiche, ma è bene ricordare che le persone coinvolte nella sperimentazione sono ancora poche. Inoltre, i criteri di selezione dei donatori sono molto stringenti e prevedono una determinata quantità di anticorpi specifici che non tutti i convalescenti hanno.
Perché la trasfusione di plasma iperimmune è considerata una soluzione temporanea?
Risulta molto improbabile pensare di poter guarire tutti i pazienti di coronavirus del mondo attraverso delle trasfusioni di plasma iperimmune che, come detto sopra, deve rispondere a requisiti molto rigidi che non tutti i pazienti guariti hanno. L’obiettivo adesso è quello di riuscire a ottenere dal plasma dei convalescenti delle immunoglobuline, cioè dei farmaci plasmaderivati ricchi di anticorpi da poter sottoporre ai pazienti. Per raggiungere questo risultato, però, occorrono mesi di ricerca.
Cosa significa “purificare gli anticorpi”?
Una volta individuati gli anticorpi vanno poi isolati e purificati. Per “purificazione” si intende isolare con un procedimento industriale questi anticorpi specifici e ricavarne un prodotto finale proteico che viene poi, in giuste dosi standardizzate, conservato nei flaconcini in frigorifero come farmaco. Nei fatti, è la stessa procedura che viene seguita per le immunoglobuline.
Qual è il coinvolgimento delle aziende farmaceutiche?
Ricordiamo che in Italia il sangue e tutti gli emocomponenti sono considerati un bene pubblico tutelato dalla legge. Il plasma raccolto in Italia proviene da donazioni volontarie, periodiche, responsabili, anonime e gratuite. Esso costituisce la materia prima per la produzione, attraverso processi di separazione e frazionamento industriale, di medicinali plasmaderivati, alcuni dei quali rappresentano veri e propri farmaci “salva-vita”. Attualmente l’Italia è ai primi posti in Europa per la quantità di plasma raccolta e inviato all’unica azienda farmaceutica oggi autorizzata alla lavorazione industriale. La titolarità della materia prima plasma cosi come dei suoi derivati è pubblica. Le Regioni, singolarmente o in forme associate, conferiscono il plasma raccolto dai Servizi Trasfusionali del proprio territorio all’azienda autorizzata alla trasformazione industriale del plasma per la produzione di medicinali plasmaderivati. Il contratto con le aziende, che operano come fornitori di servizio, è considerato una modalità di “lavorazione per conto terzi” e si configura come convenzione per la produzione di tali medicinali.
Perché non effettuare i test sierologici sul sangue dei donatori?
Quando si propone un esame a un paziente o a un donatore bisogna conoscerne la finalità ed avere contezza delle eventuali conseguenze. Se proponiamo la rilevazione degli anticorpi per uno screening epidemiologico d’incidenza della malattia, questa non avrebbe certo una finalità legata all’idoneità della donazione. Inoltre, con riferimento specifico alla plasmaderivazione, ancora non siamo in grado di utilizzare un test che non sia sperimentale e che risulti, quindi, attendibile. Se peraltro i donatori asintomatici evidenziassero la presenza di anticorpi, essi andrebbero sottoposti tampone. Ribadiamo quindi e prima di tutto ricordiamo che non ci sono evidenze scientifiche relative alla trasmissione del coronavirus attraverso le trasfusioni di sangue. Inoltre, i donatori sono sottoposti a triage telefonico quando contattano la propria Avis o la propria Unità di raccolta per prenotare la donazione. Tale triage viene ripetuto al momento in cui si presentano al Centro di raccolta per donare.
Come riportato sul sito del Ministero della Salute (data ultima verifica: 3 maggio 2020), allo stato attuale il Comitato Tecnico Scientifico (CTS) ritiene che l’approccio diagnostico standard rimane quello basato sulla ricerca dell’RNA nel tampone rino-faringeo. Inoltre, si conferma che non esiste alcun test basato sull’identificazione di anticorpi (sia di tipo IgM che IgG) diretti verso SARS-CoV-2 validato per la diagnosi rapida di contagio virale o di COVID-19.